 Back to top of page
Back to top of page
Últimos artículos
Listado de artículos
Monday, 21 November 2022 10:48
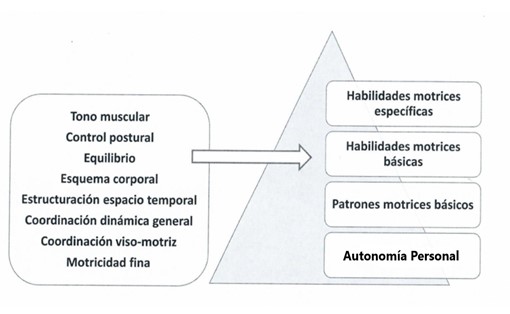
Programa de mejora de habilidades neuromotrices
Etiquetas: discapacidad
En nuestro centro trabajamos con distintas patologías que generan diversidad funcional: DCA, PCI, enfermedades neurológicas degenerativas, etc. En todas los casos es necesario un trabajo transdisciplinar dado que las consecuencias son complejas y con frecuencia generan problemática en distintas esferas (motoras, sensoriales, comportamentales, cognitivas…) con mayor o menor pérdida de la independencia funcional que repercute en la vida diaria de las personas. La expectativa y calidad de vida de las personas depende en gran medida de su condición física, en su concepto más amplio ligado a la salud, en cada etapa de la vida. Por ello, cobra especial importancia en el proceso de rehabilitación un adecuado trabajo de las capacidades físicas básicas y habilidades neuromotrices, orientado a alcanzar el mayor grado de autonomía personal. Uno de los programas clínicos de autonomía personal del CPAP de Bergondo es el programa de mejora de las habilidades neuromotrices. Permite una reeducación funcional de habilidades neuromotrices en pacientes con secuelas motoras establecidas en situación de alta de tratamientos físicos a nivel de asistencia hospitalaria. El objetivo es potenciar la recuperación de habilidades motrices, de coordinación y equilibrio con un carácter funcional en la vida diaria. Para llevar a cabo este programa, se trabaja dentro del equipo transdisciplinar: médico rehabilitador, neuropsicología, fisioterapia, terapia ocupacional y logopeda. Las intervenciones se llevan a cabo fundamentalmente mediante sesiones en sala de fisioterapia, terapia ocupacional y logopedia, si bien pueden ser necesarios ajustes farmacológicos por parte del médico rehabilitador. Así mismo, en el caso de pacientes con DCA, puede precisarse apoyo de pautas por parte de neuropsicología. Para comprender mejor de qué hablamos al referirnos a las habilidades neuromotrices es necesario recordar algunos conceptos. Así, definiremos la motricidad como el movimiento voluntario de una persona, coordinado por la corteza cerebral y las estructuras secundarias que lo modulan. La neuromotricidad podría definirse como la capacidad humana para producir movimiento integrando las acciones voluntarias e involuntarias generadas por el sistema muscular con el propósito de generar respuestas ante un estímulo. Las dificultades motrices pueden considerarse, por tanto, como un signo observable de una mala organización neurológica. La recuperación de las habilidades neuromotrices, es pues, fundamental ya que con este trabajo favoreceremos el desarrollo cognitivo mediante las acciones motrices buscando una mejor comprensión del esquema corporal y el entorno. Con las actividades para el desarrollo de la neuromotricidad se podrá estimular la generación de patrones básicos, contribuir al desarrollo de un adecuado tono muscular, fortalecer la coordinación, estimular la lateralidad… es decir, estimular al máximo la recuperación de las cualidades motrices y las capacidades físicas básicas que contribuyen a la adquisición de la condición física necesaria para recuperar la máxima autonomía personal de nuestros usuarios. Así, desde la unidad de fisioterapia, y con este objetivo transdisciplinar, desarrollamos intervenciones tanto individuales como grupales adaptadas a las necesidades de cada usuario incidiendo en los siguientes aspectos: Promoción de estrategias de movilidad funcionales para la vida diaria: cambios posturales, transferencias, verticalización, aprendizaje de caídas (reacciones de apoyo, desequilibrios, imprevistos…). Promoción de hábitos adecuados de higiene postural y cinesiterapia activa autónoma (técnicas autónomas de reducción de síntomas-signos neurológicos. Espasticidad, sincinesias…) Reeducación de la marcha en la sala. Talleres grupales de acondicionamiento físico: optimización de las capacidades funcionales adquiridas trabajando habilidades de coordinación y equilibrio. Tareas duales motor-motor, motor-cognitiva: desarrollo de ejercicios que combinan diferentes actividades motoras simultáneas de miembros superiores, miembros inferiores o ambos; actividades que combinan tareas físicas con tareas cognitivas simultáneamente. Entrenamiento de habilidades de marcha en entorno: superficies inestables, obstáculos, entornos rurales y/o urbanos.
Wednesday, 05 April 2023 11:57

Modelo de Atención del Centro de Promoción de la Autonomía Personal en Bergondo
Etiquetas: discapacidad , autonomía personal , atención centrada en la persona
Índice: ¿Qué es el Centro de Promoción de la Autonomía Personal (CPAP)? ¿Cuál es el perfil de las personas usuarias? ¿Cuál es el modelo de intervención y los Programas de Autonomía Personal (PAP)? ¿Cuáles son los PAP específicos de Rehabilitación? 1. ¿Qué es el CPAP? Es un recurso público de ámbito estatal, perteneciente a la red Imserso, inaugurado en septiembre 2006 con el objetivo principal de proporcionar una rehabilitación global a las personas con discapacidad, tanto física como por Daño Cerebral Adquirido (DCA) con el fin último de potenciar la autonomía personal . Los tres pilares básicos orientados hacia la autonomía personal que sustentan el CPAP son la rehabilitación médico-funcional, la formación y la intervención social. El centro cuenta con 114 plazas de estancia temporal, de las cuales 84 son de régimen residencial y 30 de centro de día. Es importante resaltar que todas las plazas están necesariamente vinculadas a cursos de formación impartidos en el centro para facilitar el acceso al mercado laboral como parte de la autonomía personal. 2. ¿Cuál es el perfil de las personas usuarias? Todas las personas que acceden al centro están en edad laboral y presentan algún tipo de discapacidad reconocida, bien física, sensorial o derivada de un DCA, y se encuentran en fase crónica de su proceso evolutivo. La mayor parte acceden al CPAP desde sus domicilios y refieren buscar mejoras en su autonomía personal, siendo la demanda más habitual junto con la de sus familias, que trasladan un claro déficit de recursos de rehabilitación en estas fases. En los últimos 10 años, se han atendido a 435 personas, mayoritariamente varones y con un porcentaje de discapacidad entre el 50-90%. Los traumatismos craneoencefálicos y los accidentes cerebro vasculares o Ictus son las etiologías más representativas. 3. ¿Cuál es el modelo de intervención y los programas de autonomía personal? Los programas se elaboran con el objetivo de maximizar la autonomía, disminuir la dependencia de ayuda de una 3ª persona y conseguir así una menor repercusión de las limitaciones que la discapacidad produce en las actividades diarias con una mayor participación en la comunidad. La intervención debe hacerse de una manera integral y transdisciplinar, desde los tres pilares que sustentan el CPAP: La rehabilitación médico-funcional, la formación y la intervención social, que trabajaran de manera coordinada y centrada en la persona. La inclusión en alguno de los Programas de Autonomía Personal se determina tras valoración técnica pormenorizada, contando con las diferentes variables y factores ambientales, así como la motivación e intereses del afectado y familia. El peso de los diferentes PAP, vendrá determinado en esta valoración, así habrá personas usuarias en las que el peso mayor será en el pilar de la rehabilitación, otras en el de la formación o en el ámbito social. 4. Programas de autonomía personal en el área de rehabilitación médico-funcional. El objetivo de los diferentes PAP en RHB será mejorar, optimizar o compensar una función perdida para restaurar la funcionalidad y disminuir la dependencia a través de la integración en programas específicos: MÁS AUTONOMÍA = MENOS DEPENDENCIA, MENOS LIMITACIÓN EN LA ACTIVIDAD = MÁS PARTICIPACIÓN SOCIAL. Esto se sustenta en la evidencia clínica actual que demuestra la existencia de una mejora funcional en las fases crónicas tras la participación en estos programas en los que se trabajan diversas áreas como la marcha, la función motora, el lenguaje, la función cognitiva, la calidad de vida y el retorno al trabajo. Se realiza una valoración global de los déficits funcionales por parte del médico RHB, quien determina de acuerdo con la persona usuaria y la familia los objetivos funcionales a alcanzar y su inclusión en alguno de los programas para lograrlos. Además, todos los usuarios con DCA requieren una valoración específica de la Neuropsicóloga, para identificar los déficits y orientar los programas específicos para las áreas afectadas. Dependiendo de los objetivos planteados, el peso de las intervenciones será mayor o menor en cada una de las áreas de tratamiento del CPAP: Logopedia, Fisioterapia, Terapia Ocupacional, Neuropsicología, Médico-rehabilitador. A continuación, enumeramos los déficits funcionales más significativos y sus correspondientes Programas para mejorarlos, así como los principales profesionales que intervienen en cada uno, aunque el trabajo es transdisciplinar. Dependencia para AVDI( tareas domésticas, medicación….): PAP AIVD Limitaciones en los desplazamientos: PAP marcha Dependencia y limitaciones en la ejecución de AVDB: PAP ABVD Déficit de comunicación funcional con terceros: PAP COMUNICACIÓN Dificultades en deglución, limitación para comida social: PAP DISFAGIA Limitación de participación social por déficit control de esfínteres: PAP ESFÍNTERES Cuando se considera que la persona usuaria tiene potencial para una vida autónoma con o sin apoyos, se propone su inclusión en el Programa de Vida Independiente una vez ha completado el aprendizaje de los diferentes PAP en RHB y en área social. Se trata de comprobar la capacidad de una persona para vivir de manera autónoma en su entorno. En las próximas entradas de blog se desarrollarán con detalle los Programas de Autonomía Personal. Enlace de la ponencia de María Veiga, en su intervención en el veinte aniversario del Ceadac.
Wednesday, 27 September 2023 10:10
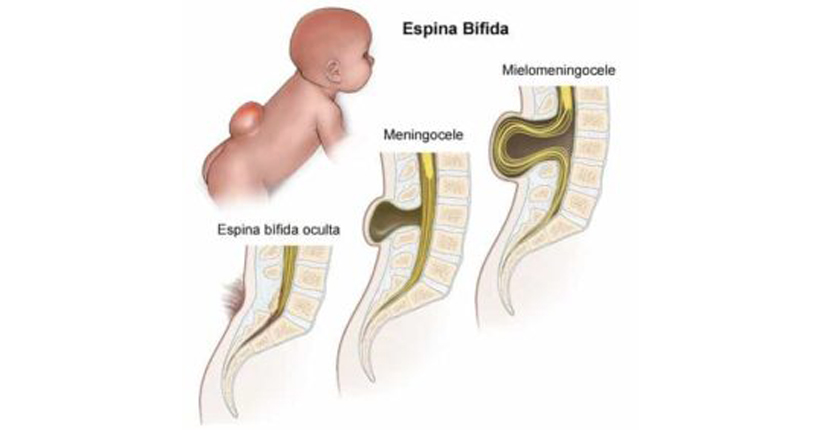
La Espina Bífida
Categorías: Varios
La espina bífida es una malformación congénita del tubo neural que ocurre cuando el canal vertebral por donde circula la médula espinal no se cierra completamente. Este defecto del cierre ocurre en el 1º mes de gestación. No se sabe su causa exacta pero está asociada a un déficit de ácido fólico durante el embarazo y no es hereditaria. Hay varios tipos de espina bífida siendo el mielomeningocele la forma más grave. En este caso, las meninges, la médula y los nervios espinales salen por la abertura vertebral quedando expuestos al exterior, pudiendo verse un bulto en la espalda del bebé. En España 4-5 de cada 10000 niños nacen con espina bífida y es la 2ª causa de discapacidad física infantil. La espina bífida no tiene curación de ahí que sea esencial realizar una prevención durante el embarazo para minimizar los riesgos de que ocurra. Cuando un niño nace con espina bífida debe recibir una atención precoz y transdisciplinaria, integrada por diferentes especialistas médicos (neurocirujano, urólogo, médico rehabilitador…), ya que puede presentar diferentes problemáticas. Algunas de las más frecuentes son: Falta de fuerza y sensibilidad en las extremidades. Suelen necesitar productos de apoyo para la deambulación: muletas, andador o silla de ruedas. Trastorno en los esfínteres:incontinencia urinaria y fecal. Alteraciones ortopédicas: escoliosis, deformidades en los pies, etc. Alteraciones intracraneales: Hidrocefalia que es el acúmulo anormal de líquido cefalorraquídeo intracraneal. Son por esto portadores de una válvula de derivación ventrículo peritoneal. También pueden tener dificultades cognitivas de atención, aprendizaje… La atención por el médico rehabilitador debe ser coordinada con el resto de especialidades médicas y tendrá como objetivo primordial que el niño se desarrolle con la máxima autonomía y pueda integrarse con normalidad en la comunidad. Es habitual que se necesite la intervención de profesionales de fisioterapia, terapia ocupacional y enfermería, dependiendo de la afectación. También puede precisarse derivación y atención en psicología. En el CPAP de Bergondo los programas de Rehabilitación están dirigidos a lograr que las personas afectadas por esta patología consigan desarrollar su proyecto de vida con la mayor autonomía e independencia posibles. Movilidad: entrenamiento de conducción y autonomía para el manejo de silla de ruedas en entorno. Reeducación de la marcha con productos de apoyo cuando ésta es posible. Esfínteres: aprendizaje del autocuidado de la vejiga/intestino; entrenamiento en autosondajes. Prevención de complicaciones asociadas: aprender a reconocer y prevenir las diferentes complicaciones asociada: úlceras de presión, malfuncionamiento de la válvula intracraneal, infecciones urinarias… Actividades básicas de la vida diaria: entrenamiento para alcanzar independencia en aseo, vestido, transferencias. Actividades instrumentales de la vida diaria: entrenamiento para lograr vida autónoma en una vivienda: tareas y gestiones domésticas en entorno accesible. Atención a las dificultades cognitivas y emocionales que puedan presentarse.
Monday, 06 February 2023 14:11

Guía para familiares de personas con DCA
Categorías: Guías y publicaciones
Etiquetas: familias , daño cerebral adquirido
El Daño Cerebral Adquirido (DCA) es una lesión repentina del cerebro que puede provocar déficit físico, cognitivo y conductual. Las consecuencias de ese cambio abrupto no solo afectan a la persona que los padece sino también repercuten en la estructura y la convivencia familiar y afectan a la calidad de vida de la persona, su familia y entorno. Tras el DCA se da un reajuste de roles y del tipo de relación que hay entre cada uno de los miembros de la familia y aparece la figura del cuidador o cuidadora principal de la persona con DCA. El nuevo funcionamiento familiar frecuentemente conlleva cambios en el ámbito económico, laboral y social. Se produce un proceso de adaptación a la nueva situación que implica un cambio en las expectativas, de los planes de futuro de los familiares y cuidadores/as. Desde el primer momento en que se produce el DCA, los servicios sanitarios y sociales deben tener en cuenta a la familia. Las guías de práctica clínica en la rehabilitación de esta problemática recomiendan (con nivel de evidencia alto) incluir la intervención familiar como elemento imprescindible para aumentar la eficacia de los programas (Bombín-González, 2013; Arango-Lasprilla y Olabarrieta-Landa, 2016). Las necesidades de la familia suelen ir cambiando. Inicialmente y coincidiendo con la fase más aguda pueden necesitar más información y apoyo para adaptarse al cambio abrupto. En cambio en fases más crónicas pueden demandar más soporte emocional en función de la necesidad de apoyo/cuidado a largo plazo. En el CPAP/CRMF de Bergondo atendemos a personas que se encuentran en diferentes momentos después de un DCA y provienen de recursos con diversidad de atención, especialmente en los que se refiere a los problemas cognitivos y conductuales. Teniendo en cuenta esta diversidad, se propuso hacer un estudio de las necesidades concretas de los familiares/cuidadores de nuestros usuarios, como muestra de personas en situaciones similares. Se realizó un proyecto de estudio llevado a cabo en el marco de un trabajo de fin de Master de Marta Saavedra (Master Universitario de Psicología General Sanitaria de la Universidad de Santiago de Compostela) en colaboración con el CPAP/CRMF. En dicho estudio se analizaron las necesidades que manifestaron tener los familiares y cuidadores de usuarios/as con DCA que participaban en un programa de intervención interdisciplinar en nuestro centro. En esta evaluación, como puede verse en la figura 1, se detectaron necesidades en cuanto a aumentar el conocimiento sobre el DCA y pautas de manejo ante conductas típicas en el DCA y sobre estrategias para promover el bienestar emocional de los propios cuidadores. Figura 1. Necesidades detectadas en estudio con familiares/cuidadores de usuarios con DCA del CPAP/CRMF de Bergondo. Una vez analizados los resultados, se elaboró una guía que pretende dar respuesta a esas necesidades. En ella se pone especial atención en el manejo de los problemas cognitivos y conductuales derivados del DCA sobre los que se manifiesta más desconocimiento a la llegada a nuestro centro y que, sin embargo, son los que causan mayor carga en el cuidador/a a largo plazo (Ponsford et al, 2014). El aprendizaje de las habilidades que requiere el nuevo rol de cuidador, la adaptación a estos cambios y a la necesidad de atención que requiere la persona afectada conlleva que, en la atención integral al daño cerebral, el cuidador/familiar sea un potencial beneficiario de pautas de autocuidado propias. Por este motivo, en la guía se incluyó un apartado de pautas y estrategias que pretenden fomentar el bienestar psicológico del propio cuidador. A la vista de la valoración positiva y buena acogida de esta guía por parte de los familiares/cuidadores de los usuarios del CPAP/CRMF, se decidió su publicación como recurso de ayuda para otras personas en situaciones similares. Puede ser utilizada como recurso de apoyo a la atención a familiares en cualquier recurso de atención al DCA pudiendo ser especialmente útil en situaciones en las que la distancia geográfica con el recurso o la situación familiar no permiten una atención presencial. En el enlace adjunto puede descargar la publicación digital. GUÍA APOYO FAMILIARES DCA version pdf (2,3 MB.) Los resultados de este estudio se presentaron el XIII Congreso Nacional de Neuropsicologia. Saavedra-Fernández, M., Rodríguez-salgado, D., Rubial-Alvarez, S. (2021, marzo). Utilidad de una guía psicoeducativa dirigida a promover el bienestar de familiares cuidadores de personas con DCA usuarias de un Centro de Promoción de la Autonomía Personal [Presentación de póster]. IIIX Congreso Nacional de Neuropsicología FANPSE, Online, España. Referencias: Arango-Lasprilla y Olabarrieta-Landa, (2016). Rehabilitación integral del paciente con daño cerebral. Bombín-González, I (ed). (2013). Guía clínica de Neuro-rehabilitación en DCA. Fundación Reintegra. Ponsford, J.L., Downing, MG., Olver J., Ponsford, M., Acher, R, Carty, M., Spitz, G. (2014) Longitudinal Follow-Up of Patients with Traumatic Brain Injury: Outcome at Two, Five, and Ten Years Post-Injury, J. Neurotrauma 31:64–77
Thursday, 30 November 2023 09:28

La Ataxia
Categorías: Varios , Cpap , Personas Usuarias , Profesionales
Qué es?. La ataxia es un trastorno en la coordinación de los movimientos voluntarios que realizamos , aun presentando una fuerza muscular normal, lo que da lugar a que nuestros movimientos sean desordenados, poco precisos y con un ritmo y secuencia alterados. Por qué se produce?Hay múltiples causas de ataxia de naturaleza congénita o adquirida: enfermedad de Friedrich, ataxias congénitas, traumatismos craneoencefálicos, ictus, tumores cerebrales… Cómo evoluciona?Puede ser un trastorno progresivo/degenerativo, como en el caso de la ataxia de Friedrich, pero en muchos casos es una secuela establecida que no progresa en el tiempo, como por ejemplo las ataxias consecuencia de un TCE . Cuáles son sus consecuencias? La falta de coordinación puede afectar a la marcha, a las destrezas manipulativas, al habla y a la deglución. Esto conlleva una importante repercusión funcional y en la calidad de vida para las personas que la padecen. NO hay un tratamiento curativo para las ataxias. La rehabilitación tiene como objetivo disminuir el impacto que la ataxia produce en las actividades cotidianas, reaprendiendo nuevas habilidades y compensando aquellas afectadas. Qué hacemos en el CPAP? En el centro se realiza un abordaje integral e individualizado, teniendo en cuenta las áreas funcionales que se ven afectadas en cada individuo y la repercusión que en cada persona provocan. Los tratamientos de logopedia, terapia ocupacional y fisioterapia pueden ser útiles para este reaprendizaje motor y adquisición de estrategias de compensación que permitan la máxima normalización. Marcha: trabajo específico de entrenamiento en habilidades de equilibrio y control postural. Objetivo fundamental: disminuir riesgo de caídas. Destrezas manipulativas: en nuestros talleres de actividades domésticas es prioritario entrenar en estrategias para disminuir riesgos y el asesoramiento en los productos de apoyo más adecuado. Deglución: entrenamiento de la musculatura implicada en deglución para minimizar el riesgo de disfagia y de aspiraciones /atragantamientos. Habla: favorecer un habla más inteligible y una comunicación funcional con terceros. Formación: accesibilidad a tareas formativas y laborales
Wednesday, 27 September 2023 10:14

Bienestar psicológico: Herramientas de respiración y relajación
Para reducir el malestar producido por la situación que estamos viviendo es necesario calmar la respuesta de alarma. ¿Cómo lo podemos conseguir? Trae a tu mente el momento presente, lo que estás haciendo en este momento, estas aquí y estas bien. Podemos practicar la atención al presente, por ejemplo practicando la respiración consciente. Podemos disfrutar de cualquier actividad que nos ancle en el presente: cocinar, pintar mandalas, observar desde nuestra ventana el paisaje, etc. El ritmo, la velocidad y la profundidad de nuestras inspiraciones son capaces de influir sobre nuestras emociones, sobre nuestra activación y el estrés percibido. A pesar de tratarse de una actividad automática nosotros podemos intervenir voluntariamente para disciplinarla y mejorarla. Os presentamos dos ejercicios sencillos utilizando la respiración para relajarnos: 1- Doblar el tiempo de respiración: Para este ejercicio nos sentamos en una silla en la que nos encontremos cómodos. (Ver imagen en Página de Facebook) Comenzamos a inspirar contando hasta 1 y espiramos contando hasta 2. Haremos esto unas 10 veces para luego ir aumentando los tiempos hasta donde podamos llegar. La proporción entre los segundos de inspirar y espirar siempre es la misma: inspirar contando hasta 2 y espirar contando hasta 4; inspirar contando hasta 3 y espirar contando hasta 6; etc. No importa no llegar a “muchos segundos”, si no es mucho más importante practicar este ejercicio de forma consciente y poniendo nuestra atención en nuestra respiración. Al finalizar este ejercicio nos quedaremos observando nuestra sensación corporal. Nos centraremos en aquella parte del cuerpo en la que principalmente sentimos los beneficios de este ejercicio. Si la sensación es agradable nos permitimos sentirla. Podemos asociar esta sensación de calma a una palabra clave (ej: “calma” “paz”) o una imagen (ej: mi playa favorita, un árbol) que posteriormente podemos evocar en momentos de ansiedad para recordarnos a nosotros mismos que tenemos capacidad para autocalmarnos. 2- Ejercicio del cuadrado: En este ejercicio utilizamos la respiración y la visualización como herramientas de relajación. Practicamos la respiración guiándola mientras que nos imaginamos un cuadrado. Cada paso en la respiración (inspirar, mantener respiración, espirar, mantener) es un lado del cuadrado. Podemos comenzar por 2 segundos para cada lado del cuadrado siguiendo las siguientes indicaciones: inspiramos durante 2 segundos, mantenemos la respiración durante 2 segundos, espiramos durante dos segundos y volvemos a mantenernos 2 segundos antes de volver a inspirar. Se puede continuar alargando la respiración a 3 o 4 segundos sin olvidar que lo fundamental en este ejercicio es mantener la atención en nuestra respiración. Estas y otras prácticas de relajación no solo son aplicables en la situación actual sino que las trabajamos habitualmente para disminuir el malestar asociado a múltiples problemáticas. (Ver imagen en Página de Facebook) Sandra Rubial y Verónica Coucerio, Servicios de Neuropsicología y Psicología del CPAP.
Wednesday, 05 April 2023 11:47

Combatir la ESPASTICIDAD durante el aislamiento.
Categorías: Varios
PON A RAYA LA ESPASTICIDAD DE TU HOMBRO PLÉJICO La espasticidad es una alteración del tono muscular por la cual el músculo muestra una resistencia a ser estirado. El músculo está “rígido”, al (fisio)terapeuta le cuesta más movilizarlo y tiene falta o ausencia de fuerza. Es una secuela que puede estar presente en patologías neurológicas muy diversas, destacando los accidentes cerebrovasculares, la lesión medular y las parálisis cerebrales. La espasticidad puede tener efectos positivos, por lo que NO siempre hay que tratarla. Sin embargo, puede tener consecuencias negativas: dolor, limitación de los recorridos articulares, o limitación para las actividades de autocuidado. Es importante que estas semanas de aislamiento en el domicilio mantengamos a “raya” la espasticidad, ya que el sedentarismo y la inmovilidad pueden aumentar su intensidad, provocando estos efectos negativos de los que hablábamos. Para ello desde la unidad de fisioterapia os proponemos una serie de ejercicios y de pautas para mantener controlada esa espasticidad. Para todos aquellos que presentáis una hemiplejia con falta de movilidad en el miembro superior y espasticidad asociada, hoy vamos a repasar unas recomendaciones para ayudarte a prevenir el dolor y las limitaciones articulares que se asocian al hombro pléjico . Repasaremos las automovilizaciones que ya sabéis. A continuación os proponemos unos ejercicios que os recomendamos hacer 2 o 3 veces al día. Podéis hacerlos tumbados en cama boca arriba, sentados o de pie, siempre con una posición correctamente alineada y un agarre adecuado de manos entrelazadas, es decir colocar el pulgar pléjico sobre el sano. Cada ejercicio lo repetiremos 10 veces. 1. FLEXO-EXTENSIÓN DE HOMBRO Con las manos entrelazadas, llevar los brazos con los codos estirados hacia arriba y hacia abajo 2. FLEXO-EXTENSIÓN DEL CODO Con las manos entrelazadas, llevarlas desde el pecho a la vertical estirando codos y viceversa. También podremos realizarlo partiendo de brazos estirados, los doblamos hasta llevar las manos al pecho y viceversa. 3. DIAGONALES DE KABAT Con las manos entrelazadas y codos estirados dirigirlas en diagonal desde la cadera hasta la boca u oreja contraria. 4. DIBUJAR EN EL AIRE Con las manos entrelazadas y codos extendidos, dibujar en el aire figuras geométricas, números, letras, etc… También de la misma forma pero sentados/as, con codos flexionados dibujar sobre la superficie de una mesa, o pasar un paño. 5. MOVIMIENTOS DIRIGIDOS CON BALÓN GRANDE Desplazamiento de una pelota en todas direcciones colocando las manos entrelazadas o en paralelo, sentado/a o de pie. También se puede realizar con un balón más pequeño sobre una mesa. Podéis ver las imáges de estas pautas en el siguiente enlace:https://www.facebook.com/CpapImserso/ Médica Rehabilitadora CPAP y Unidad de Fisioterapia del CPAP
Thursday, 23 May 2024 09:34

PAUTAS DE BIENESTAR PSICOLÓGICO durante la Cuarentena COVID19
Categorías: Varios
Estamos viviendo un momento de incertidumbre en el que muchos de nosotros podemos experimentar preocupación, sentimientos de miedo, ansiedad o sensación de vulnerabilidad. Ante un evento de tal magnitud es normal sentirnos así.No olvidemos que somos personas normales con reacciones normales, aunque quizá intensas, frente a un evento no normal. Para que estas sensaciones transitorias no se conviertan en un problema para nosotros podemos poner en práctica una serie de medidas de autoprotección emocional que nos ayudarán a calmarnos y a cuidar de nuestra salud psicológica. 1.No soy el único que se siente así. En primer lugar debemos recordar que ante cualquier evento adverso lo habitual es sentir un impacto emocional que en ocasiones se puede acompañar por las siguientes señales de estrés: preocupación y tensión emocional; síntomas somáticos de ansiedad como respiración rápida, sudoración o rigidez muscular; trastornos del sueño, fatiga, dolor de cabeza o incluso sensación de irritabilidad. Esto ocurre porque se ha activado nuestro sistema de alarma interno que trata de buscar una respuesta frente a algo que percibe como amenaza. Ante esta activación de nuestra amígdala nuestra mente puede entrar en bucle con anticipaciones negativas del futuro. 2.Tengo un papel activo en cómo afrontar la situación. No podemos cambiar las circunstancias o crisis que nos toca atravesar pero podemos decidir la actitud con la que la vivimos. Sentirnos “en pausa” de forma prolongada y percibir que nuestra vida cotidiana se ha interrumpido de alguna forma nos genera ansiedad e incertidumbre. Las personas necesitamos sensación de control para manejar nuestros miedos. Pero no puedo controlar lo que está pasando ahí fuera ni puedo controlar el COVID-19 directamente. ¿Entonces que puedo controlar? Pues puedo continuar con todos aquellos hábitos que me ayuden a sentir las riendas de mi vida (no me gusta términos usados): puedo estructurar mí día a día, puedo elegir que ropa poner, que actividades hacer y cómo alimentarme. Puedo protegerme adecuadamente tanto de una sobreexposición informativa como seguir las recomendaciones sanitarias. Puedo ayudar a proteger a los demás. Puedo calmar a un familiar angustiado o hacer una videollamada a un amigo. En definitiva, puedo centrarme en aquello que si está en mis manos. Recordemos que siempre que sea posible debemos continuar con nuestra rutina porque mantener nuestros hábitos nos ayuda a apoyarnos en lo conocido y previsible. Esto resulta especialmente relevante cuando en el hogar hay niños o mayores. 3.Fija tu atención en aspectos positivos. Hazte consciente de lo que te nutre y te aporta frente a aquello que te desgasta. Elije y céntrate en lo primero porque así arrinconas lo segundo. ¿Elegiríamos un jersey que nos produce picor sobre la piel? Definitivamente nos decantaríamos por uno suave y cómodo. Hagamos lo mismo con nuestras actividades …. practica lo que te produce bienestar y disminuye lo que te resta energía. 4.Recuerda, nada permanece, todo pasa y esta situación también pasará. Incluso la adversidad puede aportarnos un crecimiento personal (postraumático): podemos aprender a valorar la solidaridad entre individuos y la ayuda recibida por la comunidad. Puede que a partir de ahora demos más valor a las personas que a las cosas. Podemos redescubrir la relación con nuestros allegados. Podemos reevaluar nuestros propios recursos y hacernos más consciente de nuestra capacidad de afrontamiento. Podemos cambiar las perspectivas de las cosas y vivir esta situación como una experiencia que nos ha enseñado algo. 5.No te aísles, relaciónate!. Tener restricción de movimientos no significa que no podamos socializar. El aislamiento físico no significa estar solos. En estos momentos es muy importante hablar con familiares y amigos de las formas posibles: por teléfono, redes sociales y/o plataformas como Skype. Podemos reunirnos con nuestros amigos para tomar el café “on line” o podemos hablar acerca de cómo nos ha ido el día antes de acostarnos. Podemos interactuar con nuestros vecinos a través de balcones o ventanas, preguntarles cómo están y recordar que quizá ellos también necesiten ver una sonrisa y escuchar que alguien se preocupa por ellos. Pero no olvidemos que también es importante reservar momentos para nosotros mismos. 6.Evita una sobre exposición a la información. Elegir canales oficiales como fuentes de información como p.ej la web del ministerio de sanidad. No exponernos a información sesgada y no adecuada (información cargada de emociones pero sin datos objetivos) como también protegernos de una sobreexposición. Es recomendable seleccionar no más de dos momentos al día para informarnos. Una exposición continuada a demasiada información mantiene nuestro nivel de alerta en un estado continuado de activación. Igualmente debemos evitar ver las noticias justo antes de acostarnos para favorecer un descanso adecuado. Sandra Rubial y Verónica Coucerio, Servicios de Neuropsicología y Psicología del CPAP.
Wednesday, 09 October 2024 12:33
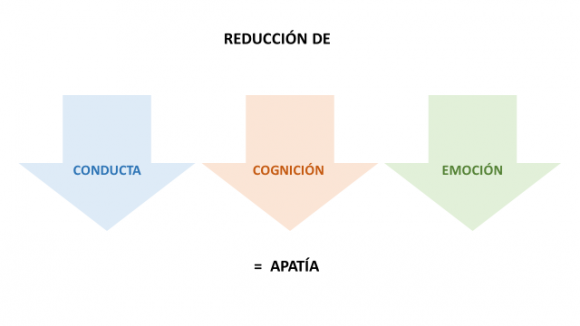
Daño Cerebral Adquirido y Apatía
Categorías: Varios
La apatía no suele conformar la primera queja de conducta, pero a largo plazo ocasiona un desgaste y una sobrecarga en los cuidadores principales. En el contexto del daño cerebral entendemos como apatía un síndrome neuropsiquiátrico que se caracteriza por una ausencia o notable disminución de conductas observables, una reducción o un aplanamiento de la emotividad así como un descenso del número de ideas o pensamientos que genera una persona. Las personas afectadas suelen referir escasa iniciativa, falta de motivación y dificultades para ponerse en marcha. A menudo los cuidadores interpretan este fenómeno como falta de implicación, pereza o cansancio, pero lo cierto es que las personas afectadas son víctimas de este fenómeno igual que sus familiares.En la actualidad no existen fármacos que consigan mejorar este síntoma, pero algunas pautas pueden servir para manejar y tratar de minimizar el impacto de la apatía: Así pues se recomienda el uso del refuerzo positivo para premiar el aumento de actividades como la participación en tareas del hogar o iniciar conversaciones. Igualmente puede resultar de ayuda el establecimiento de rutinas y horarios como también proponer objetivos realistas, centrarnos en metas concretas y a corto plazo. Una vez generalizadas algunas conductas podemos ir añadiendo poco a poco nuevas actividades. Es necesario apoyar a la persona afectada, facilitarle y quizá acompañarle en el inicio de la actividad para mantener su motivación, también debemos evitar errores como infantilizar y/o culpabilizarlos. Para finalizar las psicólogas del CPAP intentaron recordar algunas pautas de autocuidado dirigidas a los cuidadores para prevenir el desgaste emocional de las familias. A su vez se les recordó que pueden contactar con los servicios de neuropsicología y psicología siempre que lo consideren necesario. Verónica Couceiro y Sandra Rubial (Psicóloga y Neuropsicóloga del CPAP)
Tuesday, 07 February 2023 13:35

Talleres de musicoterapia neurológica
Categorías: Varios
Mi nombre es Lourdes Cobián Fernández y fui alumna de prácticas en la Unidad de Daño Cerebral el CPAP a través de la Universidad de Santiago de Compostela el último semestre del año 2019, en la que realicé multitud de evaluaciones e intervenciones neuropsicológicas individuales y grupales. Además, el centro me permitió llevar a cabo un estudio piloto con algunos de sus usuarios, utilizando la música como herramienta de rehabilitación cognitiva. Al margen del estudio, y por la buena acogida de este, incluí el entrenamiento musical en otros usuarios como parte de las intervenciones. Decidí combinar mi profesión con una de mis grandes pasiones, la música, ya que siempre ha estado presente en mi vida. Llevo desde muy pequeña estudiándola y participando y colaborando con diversas agrupaciones (grupos, rondallas, coros…). Es un elemento terapéutico tremendamente útil, llamativo y motivante, que ha demostrado contribuir a la plasticidad del cerebro en personas, con y sin daño cerebral adquirido (DCA), de todas las edades. No solamente se puede utilizar para la mejora de las funciones cognitivas, ya que también ha demostrado su eficacia en problemas conductuales, emocionales y déficits en habilidades sociales. El objetivo de este estudio en concreto era comprobar la efectividad del entrenamiento musical (basado en el programa Musical Attention Control Training (MACT) de musicoterapia neurológica del Dr. Michael Thaut) en la mejora de las capacidades atencionales en personas que han sufrido un traumatismo craneoencefálico. Para ello, realicé un taller de 6 sesiones con una frecuencia semanal, en el que se trabajó con ejercicios activos a través de estructuras rítmicas improvisadas por los participantes con instrumentos de percusión y/o percusión corporal, o con ejercicios atencionales con música en directo. Los participantes se mostraron muy motivados, y manifestaron repetidas veces su disfrute durante las sesiones. Al ser un estudio piloto, la muestra fue pequeña (10 participantes) y los resultados no pueden generalizarse. Sin embargo, ha resultado una experiencia fantástica también para mi como terapeuta e investigadora; es por ello que, muy probablemente, realice un programa de doctorado para continuar investigando sobre la efectividad del entrenamiento musical como herramienta en la recuperación de personas que han sufrido un Daño Cerebral Adquirido
Tuesday, 07 February 2023 13:30
Showing 1 to 10 of 40 entries.
Etiquetas
Tuesday, 04 April 2023 08:26
Visítanos
Entradas recientes
Monday, 26 September 2022 16:23




